Manualul MSK: Fracturi spinale de insuficiență
Postat în 21 noiembrie 2025 de bjsm
Introducere
Fracturile spinale de insuficiență sunt un tip de fractură de fragilitate care apare din cauza traumatismelor de energie scăzută pe os structural slăbit sau de calitate slabă care în mod normal nu ar duce la fracturare (1). Acest lucru se datorează cel mai frecvent osteoporozei care afectează pacienții peste vârsta de 50 de ani sau pacienții mai tineri cu factori de risc (2). Osteoporoza este o problemă globală de sănătate publică, iar recunoașterea și gestionarea adecvată a acestor fracturi este crucială pentru prevenirea complicațiilor, inclusiv fragilitatea progresivă, mortalitatea prematură, durerea cronică și mobilitatea afectată (3, 4). Acest articol se va concentra pe unul dintre cele mai comune tipuri de fracturi spinale de insuficiență: fractura corpului vertebral legată de osteoporoză, discutând pe scurt și unele cauze mai puțin frecvente.
Prevalența și Fiziopatologia fracturilor spinale de insuficiență
Fracturile spinale de insuficiență, spre deosebire de fracturile traumatice, apar din cauza masei osoase reduse și deteriorării microarhitecturale, care afectează capacitatea osului de a rezista la stres normal. Ca rezultat, traumatismele de nivel scăzut și chiar activitățile zilnice pot duce la fracturi în osul compromis structural, fără necesitatea unei forțe externe excesive (ii).
Incidența fracturilor spinale de insuficiență este mai mare la persoanele peste 50 de ani, afectând mai mult femeile decât bărbații (iv). Fracturile spinale apar adesea în urma traumatismelor de nivel scăzut (de exemplu, o cădere de la înălțimea în picioare sau mai jos) și pot fi foarte dureroase. Frecvent, acestea se prezintă ca fracturi oculte cu durere insidioasă, progresivă, adesea mai intensă la stat în picioare și la susținerea greutății (5). Durata simptomelor variază și, deși un singur eveniment poate fi amintit, adesea pacienții se prezintă cu o durere progresivă pe parcursul săptămânilor sau lunilor (iv). Notabil, 50-70% sunt asimptomatice și identificate incidental.
Factori de risc pentru fracturile spinale de insuficiență
Osteoporoza este de departe cea mai frecventă cauză a sănătății osoase anormale și a masei osoase scăzute. Cauzele calității osoase anormale pot fi categorizate în factori intrinseci și factori extrinseci.
Factori Intrinseci: Aceștia afectează calitatea osului direct din cauza proceselor de boală, acestea pot fi clasificate în continuare ca fiind cauzatoare de osteoporoză sau non-cauzatoare de osteoporoză.
Osteoporoza este principala cauză datorită densității minerale osoase reduse (DMO). Majoritatea pacienților cu fracturi spinale de insuficiență au osteoporoză la DEXA, cu scoruri T ≤ -2,5 (6).Mai multe afecțiuni medicale contribuie la osteoporoză, cum ar fi:
Afecțiuni auto-imune: Artrită reumatoidă, LES
Afecțiuni cronice: BCR, diabet, hipertensiune și tulburări endocrine/metabolice precum sindromul Cushing, hiperparatiroidism, boala Paget și osteodistrofia renală (7, 8, 9, 10, 11, 12, 13, 14)
Femeile în postmenopauză sunt deosebit de vulnerabile din cauza modificărilor hormonale și sarcopeniei, care reduce rolul de absorbție a șocurilor al mușchilor (15, 16)
Mecanismul care nu cauzează osteoporoză (de obicei denumit 'fractură patologică') inclusiv boala osoasă metastatică și osteopetroza este foarte morbid și adesea cauzează micro-fracturi înainte de apariția fracturilor evidente (17) (ii). Acestea nu sunt focusul acestui articol, dar sunt menționate aici pentru completare
Factori Extrinseci: Aceștia se referă la efectul agenților externi asupra sănătății osoase
Terapie pe termen lung cu corticosteroizi sau terapie hormonală pentru cancer
Radiații, terapie cu fluor în doză mare, fumat, alcool, deficiență de vitamina D (vii, viii, xv)
Modificări post-chirurgicale (de ex. post-sacroplastie) și fracturi de insuficiență preexistente (vii, viii, xv)
Tabelul 1: Factori de risc pentru fracturile de insuficiență spinală
Factori de Risc
Factori de risc intrinseci
Factori de risc extrinseci
Osteoporoză
Utilizare prelungită de corticosteroizi
Malignitate
Istoric de radioterapie
Hipertensiune
Terapie cu fluor în doză mare
Diabet
Fumat / Alcool
Boala Paget
Încărcare mecanică mare
Hiperparatiroidism
Post artroplastie
Hipocalcemie
Deficiență de vitamina D
Sindrom Cushing
Complicații post-chirurgicale
Lupus eritematos sistemic
Fracturi de insuficiență preexistente
Artrită Reumatoidă
Inhibitori de aromatază
Boală renală cronică
Antiepileptice
Ciroză biliară primară

Figura 1: Factori de risc pentru fracturile de insuficiență spinală
Evaluarea fracturilor spinale de insuficiență suspectate
Schema de mai jos rezumă evaluarea și managementul pacientului. Fiecare domeniu este discutat în detaliu mai jos.
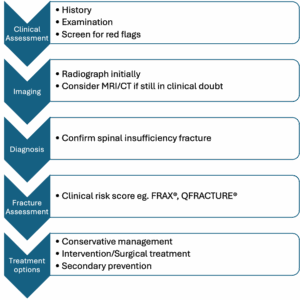
Figura 2: Schema de evaluare a fracturilor spinale de insuficiență
Categorie
Detalii
Întrebări Cheie din Istoricul Clinic
- Caracteristicile durerii: debut, durată, localizare (tipic mediană), agravare la activitate, ameliorare în repaus
- Durere nocturnă: frecventă în malignitate sau fracturi acute
- Traumatism recent sau durere legată de încărcare: chiar și trauma minimă poate fi semnificativă în osul slăbit
- Pierdere inexplicabilă în greutate/transpirații nocturne/oboseală: ridică suspiciunea de malignitate sau infecție
- Istoric de malignitate: în special sân, prostată, plămân, mielom
- Boală febrilă sau simptome de infecție sistemică
- Simptome neurologice: slăbiciune, amorțeală, disfuncție vezicală/intestinală
- Fragilitate sau sarcopenie: rezervă musculoscheletală redusă, risc crescut de fractură•Vârstă •Istoric anterior de fractură de fragilitate• Istoric parental de fractură de șold
- Utilizare de glucocorticoizi
- Istoric de artrită reumatoidă•Consum de tutun și alcool
- Semne vitale: temperatură, frecvență cardiacă, tensiune arterialășold fracturat
- Utilizarea glucocorticoizilor
- Antecedente de artrită reumatoidă
- Consum de tutun și alcool
- Semne vitale: temperatură, ritm cardiac, tensiune arterială
- Înălțime și greutate: comparare cu înregistrările anterioare
- Palpare: sensibilitate spinală mediană, durere la percuție
- Alinierea coloanei: scolioză sau cifoză vizibilă
- Pierderea înălțimii: ≥4 cm poate sugera fractură vertebrală (18, 19)
- Amplitudinea mișcării: flexibilitate redusă, rigiditate
- Mers și echilibru: evaluarea impactului funcțional și mecanismelor compensatorii
- Screening mielom: electroforeza proteinelor serice, lanțuri ușoare libere, proteine Bence Jones
- Calciu: crescut în malignitate sau hiperparatiroidism
- Hormon paratiroidian (PTH): evaluare pentru hiperparatiroidism
- Vitamina D: deficiența crește riscul fracturilor de insuficiență
- VSH/PCR: crescute în infecție sau malignitate
- Funcție renală: evaluare creatinină, uree (important pentru mielom și echilibrul calciului)
- Serologie celiacă: tTG-IgA, EMA, IgA
- Funcție tiroidiană: TSH, T4
- Hemogramă, TFT, Testosteron, PSA la bărbați
- Radiografie: prima linie; utilă pentru monitorizarea modificărilor; poate rata fracturile timpurii
- RMN: a doua linie; poate diferenția edemul medular secundar fracturilor de insuficiență de malignitate; ghidează privind recența fracturii; mai sensibil decât CT (xi, 20)
- CT: anatomie osoasă detaliată; util când RMN este contraindicat
- DXA: măsoară densitatea minerală osoasă; T-score ≤ -2.5 = osteoporoză
- Ecografie: rol limitat; poate evalua sarcopenia/masa musculară
- Instrumente de risc: ex. scorul FRAX pentru estimarea riscului de fractură
- Antecedente de malignitate sau metastaze cunoscute
- Durere nocturnă și pierdere inexplicabilă în greutate
- Boală sistemică: febră, oboseală, markeri inflamatori crescuți
- Deficite neurologice progresive
- Lipsa răspunsului la tratament conservator (4-6 săptămâni)
- Vârsta >50 cu durere de spate nouă sau antecedente de traumatism
- CT/RMN pot fi necesare pentru diagnostic dacă sunt suspectate.
Observații de Bază Examinare Fizică
Observații de bază și examinare fizică
Investigații de laborator
Imagistică și teste diagnostice
Semne de alarmă pentru patologie gravă
Istoric clinic
Adesea descoperire întâmplătoare la pacienții asimptomatici
Simptomul de prezentare este adesea durerea cu traumatism minim sau absent, mai ales la adulții în vârstă
Se consideră fractura de fragilitate în durerea toracică cu debut brusc la această grupă de vârstă
Istoric de fracturi de fragilitate anterioare, fumat, consum de alcool, terapie cu corticosteroizi, fractură de fragilitate parentală
Simptomele neurologice sunt rare dar pot include radiculopatie sacrală (xi)
Se consideră malignitatea ca diagnostic diferențial; screening pentru simptome "B" precum pierdere în greutate, febră, transpirații nocturne (21, 22)
O notă despre semnele de alarmă
Majoritatea semnelor de alarmă utilizate frecvent în practica clinică nu sunt puternic susținute de dovezi pentru valoarea lor diagnostică, fără consens asupra celor mai utile pentru identificarea patologiei spinale grave (23, 24, 25)
Când sunt utilizate izolat, foarte puține semne de alarmă oferă informații de încredere (xxiv, 26)
În ciuda limitărilor, semnele de alarmă rămân un instrument cheie pentru a ridica suspiciunea de patologie spinală gravă când sunt interpretate împreună cu istoricul și examinarea pacientului (xxiv)
Clinicienii ar trebuiinformații (xxiv, 26)
În ciuda limitărilor, semnele de alarmă rămân un instrument cheie pentru a ridica suspiciuni de patologie spinală gravă când sunt interpretate împreună cu istoricul și examinarea pacientului (xxiv)
Clinicienii ar trebui să echilibreze dovezile disponibile cu profilul pacientului (de ex. vârstă, sex, istoric medical) pentru a evalua cât de preocupați ar trebui să fie de posibila patologie spinală gravă (xxiv)
Căile de referire de urgență/urgente ar trebui utilizate când se suspectează patologie gravă (xxiv)
Observații de Bază Examinare Fizică
Semne Vitale – Verificați temperatura, FC, TA pentru semne de infecție sau boală sistemică xxx
Înălțime Greutate – Comparați cu înregistrările anterioare; pierderea înălțimii ≥4 cm poate indica fractură vertebrală xviii
Palpare Spinală – Sensibilitatea mediană poate sugera posibilă fractură acută (27, 28); fracturile osteoporotice pot fi evaluate prin percuție spinală cu pumnul închis (29)
Postură – Cifoza sau scolioza pot reflecta deformitate vertebrală cronică secundară fracturilor vertebrale de insuficiență recente sau vechi (xxiii)
Mobilitate – Reducerea amplitudinii și rigiditatea sunt adesea cauzate de durere sau probleme structurale (xxiii)
Mers Echilibru – Evaluați instabilitatea, în special în fragilitate sau sarcopenie (30, 31)
Investigații de Laborator
Screening Mielom
Detectează malignitatea subiacentă, o cauză cunoscută a fracturilor patologice spinale – Electroforeza Proteinelor Serice (proteina monoclonală (M)/paraproteina), Electroforeza prin Imunofixare (ex. IgG kappa, IgA lambda), Analiza Lanțurilor Ușoare Libere Serice (raport kappa/lambda), Beta-2 Microglobulina, Lactat Dehidrogenaza (32)
Calciu PTH
Hipercalcemia sau PTH crescut pot indica boală osoasă metabolică (ex. hiperparatiroidism), care slăbește osul și predispune la fracturi de insuficiență (33)
Vitamina D
Nivelurile scăzute reduc mineralizarea osoasă și cresc riscul de fractură, în special la persoanele în vârstă sau fragile (xxix)
VSH PCR
Nivelurile crescute pot semnala infecție (ex. osteomielită spinală) sau malignitate care mimează fracturile de insuficiență (34)
Funcție Renală (UE)
Insuficiența renală poate fi secundară mielomului sau poate afecta metabolismul calciului, ambele având impact asupra sănătății osoase și riscului de fractură (xxviii)
Serologie Celiacă (tTG-IgA, EMA, IgA)
Boala celiacă este asociată cu osteoporoza secundară din cauza malabsorbției cronice de calciu și vitamina D, crescând riscul de fracturi de insuficiență (35)
Testosteron și PSA
Hipogonadismul este o cauză recunoscută de osteoporoză și fracturi vertebrale de fragilitate.ion de calciu și vitamina D, crescând riscul de fracturi de insuficiență (35)
Testosteron și PSA
Hipogonadismul este o cauză recunoscută a osteoporozei și fracturilor vertebrale de fragilitate. PSA este verificat simultan pentru screening-ul cancerului de prostată înainte de inițierea testosteronului, care poate accelera creșterea tumorală (36)
Funcții tiroidiene (TSH, T4)
Hipertiroidismul crește turnoverul osos, reducând densitatea minerală osoasă și predispunând la fracturi de insuficiență (37)
&&&&&&&

Figura 3: Investigarea fracturilor spinale de insuficiență
Imagistică
Radiografiile sunt o investigație imagistică inițială utilă la pacienții cu suspiciune de fractură de insuficiență și pot fi singura investigație necesară (38). CT sau RMN pot fi utilizate în cazuri de îndoială clinică, pentru a exclude alte diagnostice diferențiale (39). Scintigrafia osoasă poate fi utilă pentru identificarea focarelor multiple de activitate a bolii (40).
MDCT este util ca alternativă la scintigrafia osoasă când radiografiile sunt neconcludente și RMN nu este disponibil. Poate fi utilizat în unele centre ca alternativă la scintigrafia osoasă (viii).
Scanările DXA sunt utile pentru a determina starea generală a oaselor și a ghida managementul prevenției secundare (xxxi).
Radiografii
Sunt necesare incidențe standard AP și laterale ale coloanei vertebrale pentru a evalua corespunzător această leziune (xxxiv).
Constatările radiografice depind de localizarea fracturii. Constatările includ colaps cuneiform, modificarea alinierii spinale, reducerea înălțimii vertebrale, scleroză, resorbție osoasă de-a lungul liniei de fractură, expansiune osoasă, calus exuberant și osteoliză (viii) (41).
Creșterea unghiulației în direcția antero-posterioară poate evidenția o zonă de boală (42).
Radiografiile sunt utile și pentru fracturile de ram pubic care pot fi asociate cu fracturi spinale de insuficiență și fracturi de col femural (viii).
Radiografiile au sensibilitate scăzută pentru fracturile sacrale de insuficiențăCT
CT poate oferi o reprezentare bidimensională a fracturii spinale și poate fi util în ghidarea managementului intervențional sau chirurgical și poate fi utilizat pentru excluderea diagnosticelor diferențiale (xxxv) (43). Pe imaginile CT se poate observa o linie lineară de fractură cu scleroză înconjurătoare, dar uneori se demonstrează doar scleroza (viii). Scanarea CT implică radiații ionizante, care au potențialul de a cauza leziuni biologice tisulare, aceasta fiind o limitare a acestei modalități imagistice (xxxix).
RMN
RMN-ul arată semnal scăzut al măduvei osoase pe imaginile ponderate T1 și semnal crescut pe imaginile ponderate T2 în fracturile de insuficiență, corp vertebral aplatizat/cuneiform și alinierea vertebrală modificată (liii).
RMN-ul este foarte sensibil și specific dar nu poate fi utilizat la pacienții cu anumite implanturi precum stimulatoare cardiace, stimulatoare spinale și cerebrale profunde, o limitare semnificativă la populația vârstnică.
RMN și CT pot fi utilizate pentru excluderea diagnosticelor diferențiale, de ex.s cu anumite implanturi precum stimulatoare cardiace, stimulatoare spinale și cerebrale profunde, o limitare semnificativă la populația vârstnică.
RMN și CT pot fi utilizate pentru a exclude diagnosticele diferențiale, de ex. leziune litică, afecțiuni inflamatorii, boala Forestier (la tineri)/ hiperostoză difuză idiopatică (DISH) (viii, xxxv).
Tomografie computerizată multi-detector (MDCT)
Tomografia computerizată multi-detector (MDCT) permite reconstrucții tridimensionale, multiplanare, aproape izotropice ale structurilor anatomice. MDCT utilizează imagistică de înaltă rezoluție cu secțiuni subțiri care reduce artefactele și permite vizualizarea liniilor fine de fractură. Astfel, MDCT este foarte specifică pentru diagnosticul definitiv al fracturilor de insuficiență pelvină dar poate avea limitări în sensibilitate. Cu toate acestea, MDCT implică radiații ionizante semnificative, ceea ce reprezintă un dezavantaj major (viii).
Scanarea radionuclidică (scintigrafia osoasă):
Scintigrafia osoasă este o tehnică sensibilă de imagistică nucleară care utilizează un radiotrasor pentru a evalua formarea osoasă activă din boală sau procese normale.
Scintigrafia radionuclidică poate fi un adjuvant util pentru a demonstra zonele de activitate a bolii și este deosebit de utilă în boala multi-nivel. Punctele fierbinți pot fi identificate în corpurile vertebrale care pot indica activitatea bolii (44).
Dacă nu este prezent un model tipic de anomalie, scanarea osoasă radionuclidică este mult mai puțin specifică. Dacă se observă modele anormale sau incomplete de captare, constatările pot fi confundate cu malignitate și alte etiologii. CT sau RMN sunt tehnici imagistice suplimentare utile în astfel de cazuri (viii).
DXA
Absorbțiometria duală cu raze X (DXA) este o tehnică cel mai frecvent utilizată pentru a determina densitatea minerală osoasă (DMO) în coloană și șold. Este o tehnologie bazată pe raze X dar utilizează mult mai puține radiații ionizante, făcând-o destul de sigură (45).
Scanările DXA sunt indicate de obicei după identificarea unei fracturi vertebrale prin compresie pentru a evalua densitatea osoasă în contextul osteoporozei (xxxi). O scanare DXA poate identifica osteopenia și osteoporoza (xxxviii).
Scanarea raportează un scor T și un scor Z. Un scor T compară densitatea osoasă cu intervalul normal găsit la adulții tineri sănătoși, cu valori de la +1 la -1 fiind intervalul normal pentru un adult tânăr, de la -1 la -2,4 indicând osteopenie, și de la -2,5 și sub indicând osteoporoză. Un scor Z compară densitatea osoasă cu persoanele de aceeași vârstă cu pacientul.intervalul normal pentru un adult tânăr, de la -1 la -2,4 indicând osteopenia, și de la -2,5 și sub indicând osteoporoza. Un scor Z compară densitatea osoasă cu persoanele de aceeași vârstă ca pacientul. Având un scor Z mai mic decât cel așteptat poate necesita evaluări suplimentare pentru investigarea cauzelor secundare ale densității osoase scăzute (46).
Scanarea DXA poate fi utilizată împreună cu un scor de evaluare, după cum este prezentat mai jos (47).
Modalitate
Rol
Note
Radiografie
Prima linie
Adesea ratează fracturile timpurii și fracturile sacrale; poate arăta scleroză sau reacție periostală vii.
Cost redus, rapid, vizualizare precisă a fracturilor/bolilor osoase. Bun pentru evaluarea alinierii vertebrale.
RMN
Consideră diferențialele
Detectează edem, linii de fractură și diferențiază de malignitate xix.
RMN este preferat pentru fracturile pelviene și femurale proximale datorită sensibilității superioare xix.
CT
Claritate anatomică
Mai bun pentru detalii osoase; util când RMN este neconcludent xi xii
Scintigrafie osoasă / PET
Perspectivă metabolică
Sensibil pentru detectare timpurie; "semnul Honda" pe PET este diagnostic pentru fracturile sacrale.
Ultrasunet
Rol limitat
Pentru oasele superficiale; poate arăta îndoire corticală sau formare de calus xlix.
DXA
Evaluarea fracturilor
Calculează scorul T, scorul Z și consideră evaluarea riscului de fractură alături de QFracture® sau FRAX®.
Tabelul 2: Rezumatul tehnicilor imagistice utilizate în fracturile de insuficiență spinală
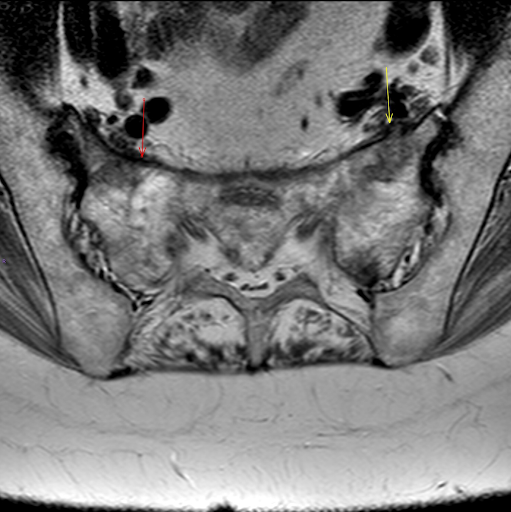
Figura 4: RMN arătând fractură de insuficiență sacrală pe fond de osteoporoză și paratiroidectomie
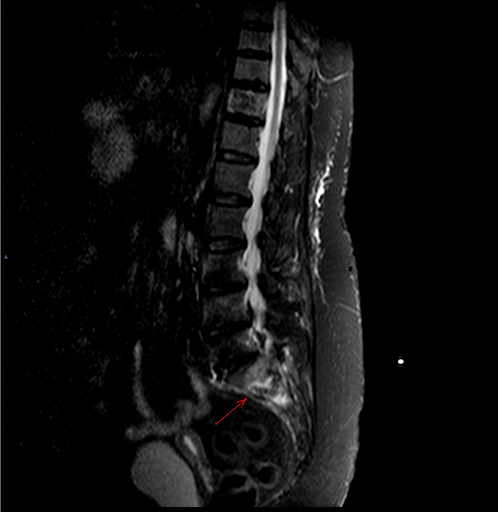
Figura 5: RMN arătând fractură de insuficiență sacrală pe fond de osteoporoză și paratiroidectomie
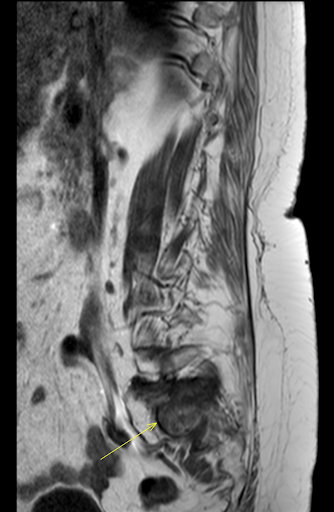
Figura 6: RMN arătând fractură de insuficiență sacrală pe fond de osteoporoză și paratiroidectomie
Scoruri de evaluare a riscului de fractură
Scorurile QFracture® (https://qfracture.org/) și FRAX® (https://www.fraxplus.org/calculation-tool/) sunt două sisteme diferite de punctaj validate în Regatul Unit pentru a prezice riscul absolut de fractură de șold și fracturi osteoporotice majore (coloană vertebrală, încheietură, șold sau umăr) în următorii 10 ani, permițându-ne să luăm decizii despre prevenția primară și secundară (57).
FRAX® estimează probabilitatea la 10 ani a unei fracturi osteoporotice majore (șold, coloană vertebrală clinică, humerus sau antebraț) și specific fractură de șold. Include detalii demografice (vârstă, sex, IMC), factori de stil de viață (fumat, alcool), antecedente medicale (ex., artrită reumatoidă, utilizare de glucocorticoizi, osteoporoză secundară) și istoric familial de fractură de șold.
Densitatea Minerală Osoasă (DMO) ar trebui utilizată pentru a rafina scorul FRAX când riscul este intermediar sau există incertitudine clinică.
QFracture® utilizează un set mai larg de variabile și este mai specific pentru Regatul Unit, încorporând factori precum etnia, statutul socioeconomic (prin cod poștal) și istoricul căderilor.Există incertitudine medicală sau clinică.
QFracture® folosește un set mai larg de variabile și este mai specific pentru Regatul Unit, încorporând factori precum etnia, statutul socioeconomic (prin cod poștal) și istoricul căderilor. Acesta clasifică datele în:
Date demografice: vârstă, sex, etnie, cod poștal
Stil de viață: status fumător, consum de alcool
Istoric medical: căderi, boli cardiovasculare, astm, epilepsie, boli hepatice, cancer, diabet, Parkinson și altele
Medicamente: corticosteroizi, antidepresive, antiepileptice
Istoric familial: antecedente parentale de osteoporoză
NICE recomandă, de asemenea, luarea în considerare a tratamentului fără DXA în:
Adulți ≥75 ani cu fractură de fragilitate anterioară
Persoanele cu risc clinic ridicat unde DXA nu ar fi fezabil sau nu ar afecta luarea deciziilor (de exemplu, vârstnici fragili)
Mai jos este un tabel care arată pragurile de risc FRAX® și QFracture® și acțiunile clinice asociate bazate pe ghidurile NICE (2023) și îndrumările relevante din Regatul Unit de la Grupul Național de Ghiduri pentru Osteoporoză (NOGG):
Categorii de Risc FRAX® / QFracture® și Ghid de Management
Nivel de Risc
Estimare Risc la 10 ani (FRAX / QFracture)
Acțiune Recomandată
Risc Scăzut
<10% (fractură osteoporotică majoră)
Reasigurare. Sfaturi privind stilul de viață (dietă, exerciții, reducerea fumatului/alcoolului). Nu este necesar tratament.
Risc Intermediar
10-20%
Se consideră investigații suplimentare, în special DMO prin DXA. Tratamentul poate fi adecvat bazat pe factorii de risc clinic și rezultatul DXA.
Risc Ridicat
>20%
Se oferă tratament (de ex., bifosfonați) fără teste suplimentare în majoritatea cazurilor. Se consideră input specializat pentru pacienții mai tineri.
Clinicienii trebuie să fie conștienți că nici FRAX® convențional, nici QFracture® nu includ doza de corticosteroizi, nivelurile de vitamina D sau constatările imagistice detaliate. Cea mai recentă actualizare a FRAX captează această informație, totuși nu este încă disponibilă gratuit. În plus, estimările de risc sunt probabilistice, nu diagnostice, scopul instrumentelor fiind de a ghida, nu de a dicta tratamentul.
Opțiuni de tratament
Management conservator:
Pentru mulți pacienți, chiar și când se recomandă tratament conservator, scopul este de a păstra funcția, menține calitatea vieții și reduce riscul de fracturi viitoare.
Analgezicele orale ar trebui utilizate ca primă linie pentru durere semnificativă. Medicația ar trebui revizuită regulat, iar analgezicele ajustate în sus sau în jos conform răspunsului și efectelor secundare.
Conform ghidurilor Grupului Național de Ghiduri pentru Osteoporoză (NOGG) (2024), ar trebui luată în considerare trimiterea la un program de exerciții care include activitate progresivă de întărire a mușchilor spatelui ca parte a întăririi generale a mușchilor și/sau exerciții de anduranță.G) ghidurile (2024) recomandă trimiterea la un program de exerciții care include activități progresive de întărire a mușchilor spatelui ca parte a întăririi generale a mușchilor și/sau exerciții de rezistență. Ghidurile recomandă, de asemenea, să oferim îndrumări despre cum să adaptăm mișcările implicate în viața de zi cu zi, inclusiv cum exercițiile pot ajuta la postură și durere.
Prevenirea fracturilor secundare ar trebui începută după o fractură, cu monitorizare ideal prin servicii de legătură pentru fracturi pentru toate femeile în postmenopauză și bărbații cu vârsta de 50 de ani și peste, cu o fractură vertebrală nou diagnosticată (58).
Tratament intervențional:
Tratamentul conservator este prima linie, totuși un mic procent de pacienți pot fi simptomatici și rămân în durere semnificativă în ciuda analgeziei și exercițiilor. Vertebroplastia percutanată poate fi considerată ca o opțiune pentru durerea persistentă și limitarea funcțională semnificativă, mai ales dacă pacientul avea o performanță funcțională foarte bună înainte de incident. Consultați ghidurile și protocoalele locale pentru mai multe informații. Alte opțiuni pot fi luate în considerare de echipele chirurgicale locale (59, 60).
Prevenția secundară:
FRAX și QFracture sunt instrumentele recomandate de evaluare a riscului de fractură în Regatul Unit. Acestea vor fi utilizate împreună cu rezultatele densității minerale osoase (DMO) din DXA axială. Măsurarea DMO este o parte importantă a deciziei clinice. Aceasta cuantifică severitatea osteoporozei și stabilește o bază pentru evaluarea viitoare a performanței tratamentului. Măsurarea DMO este recomandată înainte de începerea tratamentului medicamentos pentru osteoporoză, ori de câte ori este posibil. O evaluare a riscului de cădere este de asemenea importantă, deoarece majoritatea fracturilor vor rezulta dintr-o cădere.
Conform ghidurilor Societății Regale de Osteoporoză (ROS), densitatea minerală osoasă, o fractură anterioară, vârsta și sexul sunt cei mai puternici factori care contribuie la riscul de fractură viitoare (61).
Terapia anabolică (de exemplu, teriparatida, romosozumab) care funcționează pentru a crește rezistența osoasă prin creșterea activității osteoblastelor este recomandată pentru pacienții cu risc ridicat (scor T mai mic de -3, fracturi multiple de osteoporoză, scor FRAX mai mare decât cel așteptat pentru vârstă, în special pentru femeile în postmenopauză care au suferit deja o fractură (62)) luați în considerare o trimitere la serviciul local de boli metabolice osoase. Terapia anti-resorbitivă, cum ar fi un bifosfonat, poate fi oferită persoanelor cu un scor T DMO de -2,5 sau mai mic, dacă este adecvat și nu există contraindicații.la serviciul local de metabolism osos. Terapia anti-resorbție, cum ar fi bifosfonații, poate fi oferită persoanelor cu un scor T BMD de -2,5 sau mai mic, dacă este adecvat și nu există contraindicații. Pragul variază pentru unii pacienți, inclusiv cei care primesc steroizi sau inhibitori de aromatază, cu un scor T de -1,5 sau mai mic fiind eligibili pentru terapie.
Terapia de substituție hormonală (TSH) poate fi luată în considerare la femeile postmenopauzale mai tinere pentru a reduce riscul de fractură osteoporotică și pentru ameliorarea simptomelor menopauzei.
Factorii de risc pentru osteoporoză, cum ar fi fumatul, consumul de alcool, inactivitatea fizică și deficiența de calciu și vitamina D, trebuie gestionați dacă sunt prezenți.
Factorii de risc pentru căderi trebuie gestionați dacă sunt prezenți (i).
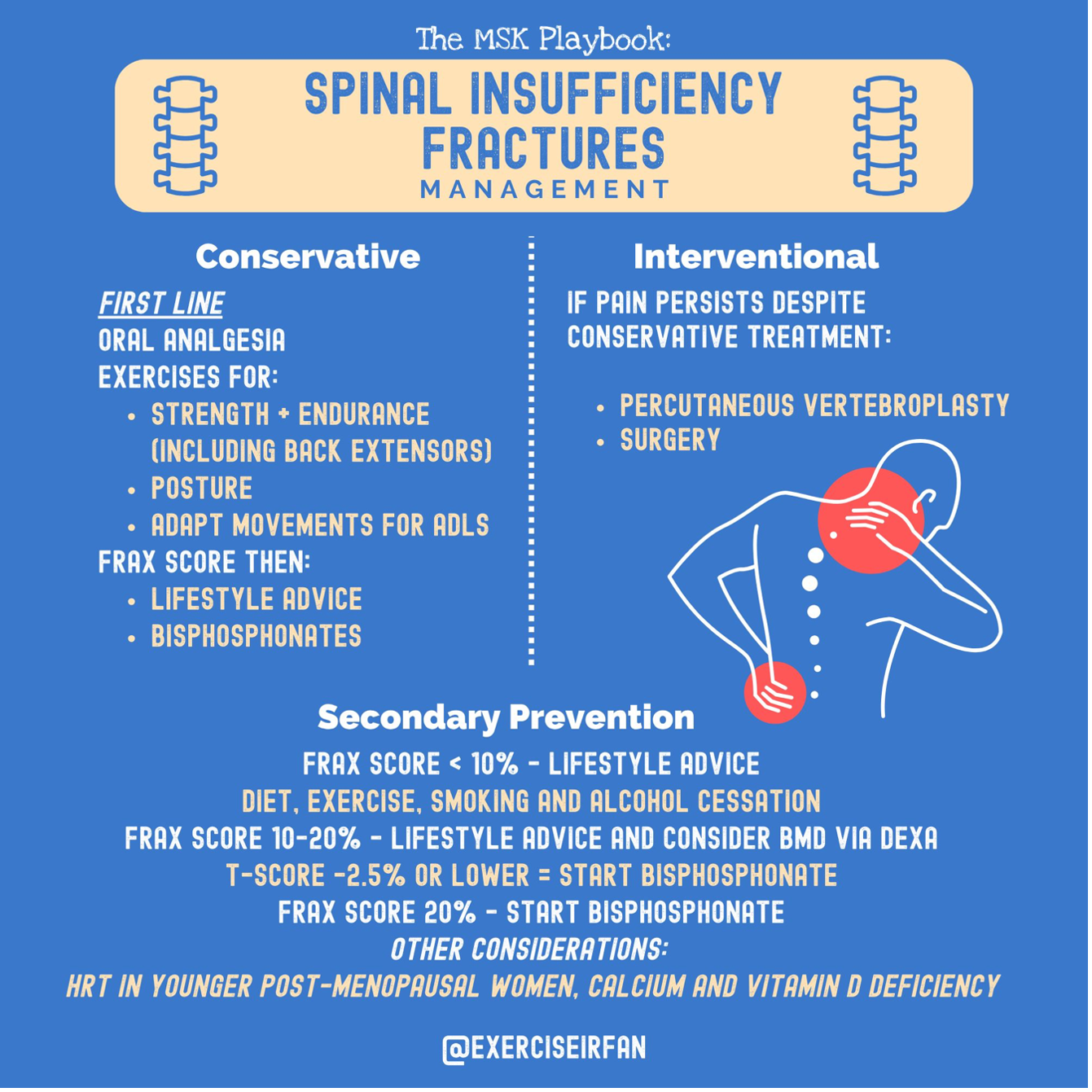
Figura 7: Managementul fracturilor de insuficiență vertebrală
Rolul implicării multi-disciplinare extinse
Managementul eficient ar trebui să implice luarea deciziilor în comun, în special în ceea ce privește strategiile de control al durerii și momentul revenirii la activitate sau exerciții terapeutice (xxiii) (63). Pacienții din această grupă de vârstă se confruntă adesea cu comorbidități, fragilitate și polipragmazie, iar implicarea lor în aceste discuții asigură că planurile de tratament se aliniază cu obiectivele lor individuale, capacitatea funcțională și rețeaua de sprijin. În plus, sprijinul social coordonat joacă un rol vital în recuperare și adesea soluțiile utile se găsesc în modificarea mediului casnic sau a îngrijirii la domiciliu.
Trimiterea timpurie la terapie ocupațională (TO) și fizioterapie (FT) poate facilita mobilizarea în siguranță, adaptările de mediu și independența funcțională. Implicarea FT poate susține în continuare recondiționarea treptată, antrenamentul mersului și strategiile de prevenire a căderilor (xxvi, xxvii). Recunoașterea și abordarea circumstanțelor sociale precum locuința, venitul și sprijinul social pot ajuta la prevenirea recurenței și îmbunătățirea calității generale a vieții după fracturile de insuficiență prin promovarea recuperării, independenței și bunăstării (64).
Screening-ul nutrițional și sprijinul din partea dieteticienilor pot fi adecvate în cazurile în care există deficiențe nutriționale și probleme alimentare (65).fracturile prin promovarea recuperării, independenței și bunăstării (64).
Screeningul nutrițional și sprijinul din partea dieteticienilor pot fi adecvate în cazurile în care există deficiențe nutriționale și preocupări alimentare (65). Acolo unde este necesar, asistența socială poate ajuta la conectarea pacienților cu serviciile comunitare, organizarea îngrijirii la domiciliu sau facilitarea plasamentelor de reabilitare.
Prin abordarea acestor factori non-medicali, clinicienii pot ajuta la reducerea reinternărilor în spital, promovarea independenței și îmbunătățirea rezultatelor pe termen lung (xxvi, xxxi).
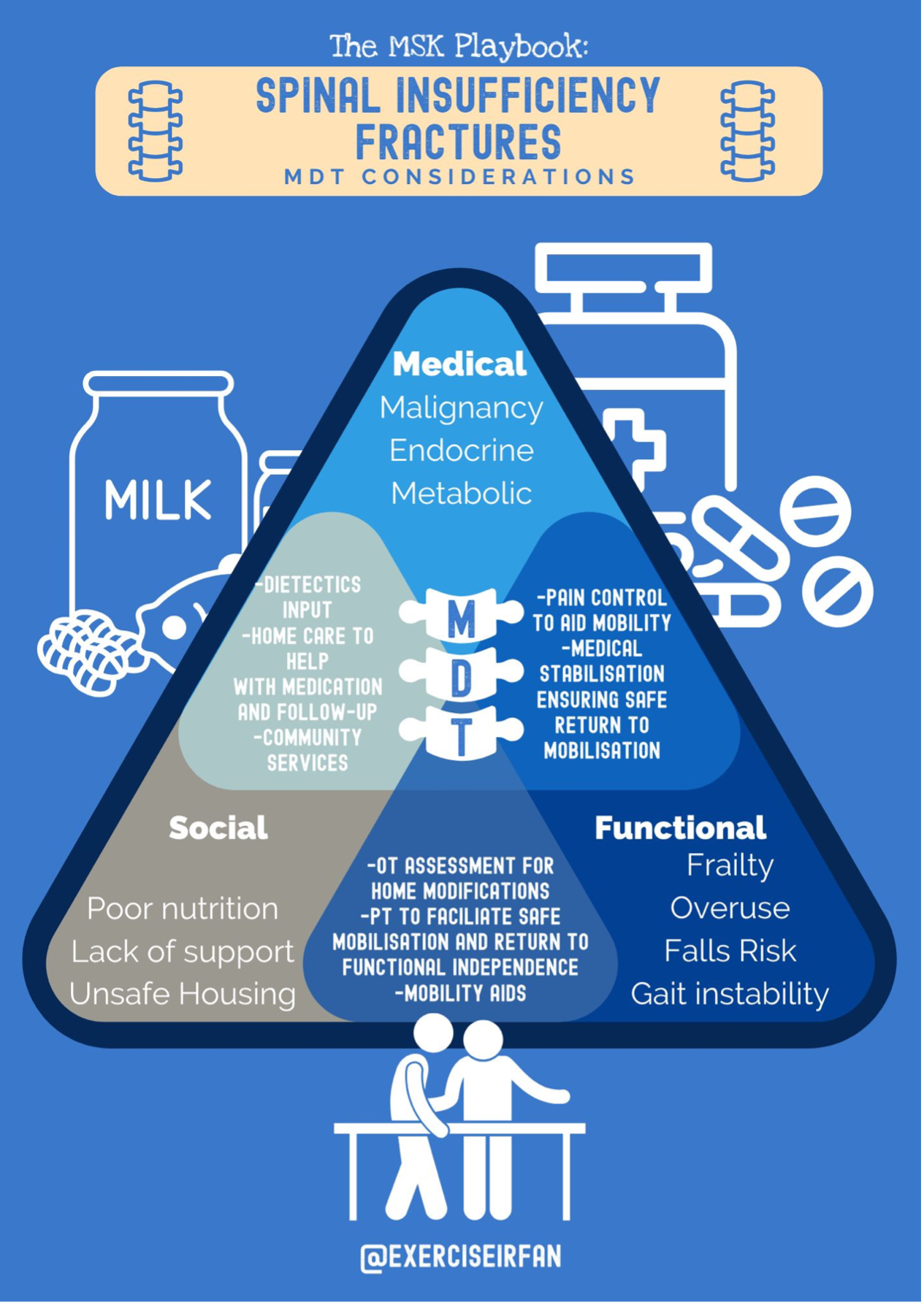
Figura 8: Considerații MDT pentru fracturile de insuficiență spinală
Prognostic
Fără tratament adecvat, fracturile vertebrale de fragilitate pot duce la o cascadă de consecințe, inclusiv fracturi ulterioare, cu un risc crescut de fracturi vertebrale subsecvente (66).
Progresia implică pierderea înălțimii, cifoză, durere cronică, mobilitate redusă și potențial afectare funcțională semnificativă.
Există, de asemenea, un risc de mortalitate și morbiditate crescută, în special la vârstnici, din cauza complicațiilor legate de imobilitate, cum ar fi pneumonia, tromboembolismul venos și decondiționarea (67, 68).
Concluzie
Fracturile de insuficiență spinală pot afecta semnificativ calitatea vieții dacă nu sunt gestionate corespunzător. Recunoașterea timpurie este crucială, mai ales la pacienții vârstnici sau cei cu factori de risc specifici. O abordare structurată ajută la diferențierea fracturilor benigne de o patologie mai sinistră. Gestionarea cauzei subiacente și minimizarea factorilor de risc pentru osteoporoză sunt la fel de importante ca și tratarea fracturii în sine.
Suspectați devreme la adulții în vârstă sau femeile cu durere spinală mediană bruscă sau cu debut rapid, mai ales cu traumă minimă sau fără traumă
Verificați semnele de alarmă, inclusiv malignitate, infecție și semne neurologice
Utilizați RMN devreme pentru confirmarea diagnosticului și excluderea patologiei grave
Optimizați sănătatea osoasă și abordați factorii de risc reversibili (de ex. vitamina D, medicamente)
Efectuați FRAX și luați în considerare DXA – urmăriți începerea terapiei osoase active imediat și luați în considerare trimiterea la servicii osoase metabolice pentru începerea terapiei anabolice
Autori și Afilieri: Dr. Imtanaan Abbas, Knievel Mashida, Faisal Shaikh, Muhammad K Nisar, Dr. Ryan Linn, Dr. Irfan Ahmed
Dr. Imtanaan Abbas
Medic Anul 2 de Rezidențiat
Hull University Teaching Hospitals
https://www.linkedin.com/in/imtanaan/
Knievel Mashida
Fellow Academia de Educație
Queen Mary University of London
Dr. Irfan Ahmed
Consultant în Medicină Musculoscheletală, Sport și Exercițiu
www.mskplaybook.com
Faisal Shaikh
Medic Rezident Medicină Sportivă și Exercițiu,
Oxford University Hospitals
Medic de Familie cu Interes Special în Medicină MSK
Surrey Community MSK and Pain service
https://www.linkedin.com/in/faisal-bin-muhammad
Muhammad K Nisar
Consultant Reumatolog și Medic
Bedfordshire Hospitals NHSFT
https://uk.linkedin.com/in/muhammad-nisar-02458284
www.drmuhammadnisar.com
Dr. Ryan Linn
Medic FY1
University College London
Twitter: @Ryan_Linn_
Dr. Oran Roche
Consultant Radiolog MSK
Luton & Dunstattps://uk.linkedin.com/in/muhammad-nisar-02458284
www.drmuhammadnisar.com
Dr. Ryan Linn
Medic FY1
Universitatea College Londra
Twitter: @Ryan_Linn_
Dr. Oran Roche
Medic Radiolog Consultant MSK
Spitalul Universitar Luton & Dunstable
Referințe
NICE (2017). Prezentare generală | Osteoporoza: evaluarea riscului de fractură de fragilitate | Îndrumare | NICE. [online] Nice.org.uk. Disponibil la: https://www.nice.org.uk/Guidance/CG146.
Brennan M, O'Shea PM, O'Keeffe ST, Mulkerrin EC. Fracturi de insuficiență spontană. Jurnalul de nutriție, sănătate și îmbătrânire. 2019 Aug 1;23(8):758-60.
Kanis, J.A., Norton, N., Harvey, N.C., Jacobson, T., Johansson, H., Lorentzon, M., McCloskey, E.V., Willers, C. și Borgström, F. (2021). SCOPE 2021: un nou punctaj pentru osteoporoză în Europa. Archives of Osteoporosis, 16(1). doi:https://doi.org/10.1007/s11657-020-00871-9.
O'Connor, T.J. și Cole, P.A. (2014). Fracturi de Insuficiență Pelvină. Chirurgie Ortopedică Geriatrică & Reabilitare, [online] 5(4), pp.178–190. doi:https://doi.org/10.1177/2151458514548895.
Ochi, J., Nozaki, T., Nimura, A., Yamaguchi, T. și Kitamura, N. (2021). Fractura de insuficiență subcondială a genunchiului: revizuirea conceptelor actuale și diagnosticele radiologice diferențiale. Jurnalul Japonez de Radiologie, 40(5), pp.443–457. doi:https://doi.org/10.1007/s11604-021-01224-3
Maier GS, Kolbow K, Lazovic D, Horas K, Roth KE, Seeger JB, Maus U. Factori de risc pentru fracturile de insuficiență pelvină și rezultatul după terapia conservatoare. Arhive de gerontologie și geriatrie. 2016 Nov 1;67:80-5.
Daffner RH, Pavlov H (1992) Fracturi de stres: concepte actuale. AJR Am J Roentgenol 159(2):245–252. doi:10.2214/ajr.159.2.1632335
Krestan C, Hojreh A (2009) Imagistica fracturilor de insuficiență. Eur J Radiol 71(3):398–405. doi:10.1016/j.ejrad.2008.04.059
Muthukumar T, Butt SH, Cassar-Pullicino VN (2005) Fracturi de stres și tulburări conexe în picior și gleznă: radiografii simple, scintigrafie, CT și RMN. Semin Musculoskelet Radiol 9(3):210–226. doi:10.1055/s-2005-921941
Unnanuntana A, Gladnick BP, Donnelly E, Lane JM. Evaluarea riscului de fractură. J Bone Joint Surg Am. 2010 Mar;92(3):743-53. doi: 10.2106/JBJS.I.00919. PMID: 20194335; PMCID: PMC2827823.
Gotis-Graham I, McGuigan L, Diamond T, et al. Fracturi sacrale de insuficiență la vârstnici. J Bone Joint Surg BR 1994;76:882–86
De Smet AA, Neff JR. Fracturi de insuficiență pubică și sacrală: evoluție clinică și constatări radiologice. AJR Am J Roentgenol 1985;145:601–06
Dasgupta B, Shah N, Brown H, et al. Fracturi sacrale de insuficiență: o cauză nesuspectată a durerii lombare. Br J Rheumatol 1998;37:789–93
Vaishya R, Agarwal AK, Banka PK, Vijay V, Vaish A. Fracturi de Insuficiență în Locuri Neobișnuite: O Serie de Cazuri. J Orthop Case Rep. 2017 Jul-Aug;7(4):76-79. doi: 10.13107/jocr.2250-0685.862. PMID: 29181361; PMCID: PMC5702713.
Old JL, Calvert M. Fracturi vertebrale prin compresie la vârstnici. Am Fam Physician.orch появchoppy used traits likeунabérérmembership significantlyMcAuley, J.H. (2009). Prevalența și screeningul pentru patologii spinale grave la pacienții care se prezintă în asistența medicală primară cu dureri lombare acute. Arthritis & Rheumatism, 60(10), pp.3072–3080. doi:https://doi.org/10.1002/art.24853.
Alexandru, D. și So, W. (2012). Evaluarea și managementul fracturilor vertebrale prin compresie. The Permanente Journal, 16(4), pp.46–51. doi:https://doi.org/10.7812/tpp/12-037.
Silverman SL. Consecințele clinice ale fracturii vertebrale prin compresie. Bone. 1992;13(Suppl 2):S27–31.
Langdon J, Way A, Heaton S, Bernard J, Molloy S. Fracturi vertebrale prin compresie–noi semne clinice pentru diagnostic. The Annals of The Royal College of Surgeons of England. 2010 Mar;92(2):163-6.
Fried LP, Tangen CM, Walston J, Newman AB, Hirsch C, Gottdiener J, et al. Fragilitatea la vârstnici: dovezi pentru un fenotip. J Gerontol A Biol Sci Med Sci. 2001;56(3):M146–56.
Cruz-Jentoft AJ, Bahat G, Bauer J, Boirie Y, Bruyère O, Cederholm T, et al. Sarcopenia: consens european revizuit privind definiția și diagnosticul. Age Ageing. 2019;48(1):16–31.
Kyle RA, Rajkumar SV. Mielom multiplu. N Engl J Med. 2004;351(18):1860–75.
Kanis JA, Cooper C, Rizzoli R, Reginster JY. Ghid european pentru diagnosticul și managementul osteoporozei la femeile postmenopauză. Osteoporos Int. 2013;24(1):23–57.
Proietti M, Perrone M, Lorenzetti M, Di Renzi P, Valente S, Sagliocca L. Febra și durerea de spate: o provocare diagnostică. Eur Rev Med Pharmacol Sci. 2013;17(1):28–31.
Duerksen, D., Pinto-Sanchez, M.I., Anca, A., Schnetzler, J., Case, S., Zelin, J., Smallwood, A., Turner, J., Verdú, E., J Decker Butzner și Rashid, M. (2018). Managementul sănătății osoase la pacienții cu boală celiacă: Ghid practic pentru clinicieni. Canadian Family Physician, [online] 64(6), p.433. Disponibil la: https://pmc.ncbi.nlm.nih.gov/articles/PMC5999247/ [Accesat 5 Iul. 2025].
Dandona, P. și Rosenberg, M.T. (2010). Ghid practic pentru hipogonadismul masculin în asistența medicală primară. International journal of clinical practice, [online] 64(6), pp.682–96. doi:https://doi.org/10.1111/j.1742-1241.2010.02355.x.
Gorka, J., Taylor-Gjevre, R.M. și Arnason, T. (2013). Consecințe metabolice și clinice ale hipertiroidismului asupra densității osoase. International Journal of Endocrinology, 2013, pp.1–11. doi:https://doi.org/10.1155/2013/638727.
Das, C., Baruah, U. și Panda, A. (2014). Imagistica fracturilor vertebrale. Indian Journal of Endocrinology and Metabolism, [online] 18(3), p.295. doi:https://doi.org/10.4103/2230-8210.131140.
Ruiz Santiago, F., Láinez Ramos-Bossini, A.J., Wáng, Y.X.J., Martínez Barbero, J.P., Espinosa, J.G. și Martínez Martínez, A. (2022). Valoarea imagisticii prin rezonanță magnetică și tomografiei computerizate în studiul afecțiunilor spinale. Quantitative Imaging in Medicine and Surgery, [online] 12(7), pp.3947–3986. doi:https://doi.org/10.21037/qims-2022-04.
Askari, E., Shakeri, S., Hessamoddin Roustaei, Fotouhi, M., Sadeghi, R., Harsini, S. și Vali, R. (2024).edicine și Chirurgie, [online] 12(7), pp.3947–3986. doi:https://doi.org/10.21037/qims-2022-04.
Askari, E., Shakeri, S., Hessamoddin Roustaei, Fotouhi, M., Sadeghi, R., Harsini, S. și Vali, R. (2024). Modelul Superscan în Scintigrafia Osoasă: O Analiză Comprehensivă. Diagnostics, [online] 14(19), pp.2229–2229. doi:https://doi.org/10.3390/diagnostics14192229.
Miao, K.H., Miao, J.H., Belani, P., Dayan, E., Carlon, T.A., Turgut Bora Cengiz și Finkelstein, M. (2024). Diagnostic Radiologic și Progrese în Imagistica Fracturilor Vertebrale prin Compresie. Journal of Imaging, 10(10), pp.244–244. doi:https://doi.org/10.3390/jimaging10100244.
Agrawal, K. și Komal Bishnoi (2023). Fracturi de Insuficiență. Springer eBooks, pp.1–5. doi:https://doi.org/10.1007/978-3-030-32256-4_230-1.
Patel, P.R. și De Jesus, O. (2023). Scanare CT. [online] PubMed. Disponibil la: https://www.ncbi.nlm.nih.gov/books/NBK567796/ [Accesat 12 Apr. 2025]
Van den Wyngaert, T., Strobel, K., Kampen, W.U., Kuwert, T., van der Bruggen, W., Mohan, H.K., Gnanasegaran, G., Delgado-Bolton, R., Weber, W.A., Beheshti, M., Langsteger, W., Giammarile, F., Mottaghy, F.M. și Paycha, F. (2016). Ghidurile practice EANM pentru scintigrafia osoasă. European Journal of Nuclear Medicine and Molecular Imaging, [online] 43(9), pp.1723–1738. doi:https://doi.org/10.1007/s00259-016-3415-4.
Laskey, M.A. (1996). Absorbțiometria cu raze X cu energie duală și compoziția corporală. Nutrition (Burbank, Los Angeles County, Calif.), [online] 12(1), pp.45–51. doi:https://doi.org/10.1016/0899-9007(95)00017-8.
Societatea Regală de Osteoporoză (n.d.). Osteoporoza: Scanarea densității osoase DEXA. [online] theros.org.uk. Disponibil la: https://theros.org.uk/information-and-support/osteoporosis/scans-tests-and-results/bone-density-scan-dxa/.
Varacallo, M., Seaman, T.J., Jandu, J.S. și Pizzutillo, P. (2023). Osteopenia. [online] PubMed. Disponibil la: https://www.ncbi.nlm.nih.gov/books/NBK499878/ [Accesat 12 Apr. 2025]
Lyders EM, Whitlow CT, Baker MD, Morris PP. Imagistica și tratamentul fracturilor sacrale de insuficiență. American journal of neuroradiology. 2010 Feb 1;31(2):201-10.
Ou, X. et al. (2021) 'Dezvoltări recente în tehnologia imagisticii cu raze X: Viitor și provocări', Research, 2021. doi:10.34133/2021/9892152.
Spiegl UJA, Beisse R, Hauck S et al (2009) Valoarea imagisticii RMN înainte de kifoplastie pentru fracturile de insuficiență osteoporotică. Eur Spine J 18(9):1287–1292
Matcuk GR, Mahanty SR, Skalski MR, Patel DB, White EA, Gottsegen CJ. Fracturi de stres: fiziopatologie, prezentare clinică, caracteristici imagistice și opțiuni de tratament. Emergency radiology. 2016 Aug;23:365-75.
Featherstone T. Imagistica prin rezonanță magnetică în diagnosticul fracturii sacrale de stres. Br J Sports Med 1999;33:276 –77
Sofka CM (2006) Imagistica fracturilor de stres. Clin Sports Med 25(1):53–62. doi:10.1016/j.csm.2005.08.009.
Ries T. Detectarea fracturilor sacrale osteoporotice cu radionuclizi.ts Med 1999;33:276 –77
Sofka CM (2006) Imagistica fracturilor de stres. Clin Sports Med 25(1):53–62. doi:10.1016/j.csm.2005.08.009.
Ries T. Detectarea fracturilor sacrale osteoporotice cu radionuclizi. Radiologie 1983;146:783–85
Fujii M, Abe K, Hayashi K, Kosuda S, Yano F, Watanabe S, Katagiri S, Ka WJ, Tominaga S (2005) Semnul Honda și variante la pacienții suspectați de fractură sacrală de insuficiență. Clin Nucl Med 30(3):165–169
Joshi P, Lele V, Gandhi R, Parab A (2012) Semnul Honda pe 18-FDG PET/CT într-un caz de limfom ducând la detectarea incidentală a fracturii sacrale de insuficiență. J Clin Imaging Sci 2:29. doi:10.4103/2156-7514.96544
NICE (2023). CKS este disponibil doar în Regatul Unit. [online] NICE. Disponibil la: https://cks.nice.org.uk/topics/osteoporosis-prevention-of-fragility-fractures/management/assessment/.
Grupul Național de Ghiduri pentru Osteoporoză (2024). Secțiunea 8: Managementul fracturilor vertebrale osteoporotice simptomatice. [online] www.nogg.org.uk. Disponibil la: https://www.nogg.org.uk/full-guideline/section-8-management-symptomatic-osteoporotic-vertebral-fractures.
NICE (2003). 2 Procedura | Vertebroplastia percutanată | Ghid | NICE. [online] Nice.org.uk. Disponibil la: https://www.nice.org.uk/guidance/ipg12/chapter/2-The-procedure#indications [Accesat 27 Apr. 2025].
Spitalul Regal Ortopedic (n.d.). Spitalul Regal Ortopedic – Vertebroplastie. [online] roh.nhs.uk. Disponibil la: https://roh.nhs.uk/services-information/oncology/vertebroplasty [Accesat 14 Iun. 2025].
ROS (2019). Prevenția Secundară Eficientă a Fracturilor de Fragilitate: Standarde Clinice pentru Serviciile de Legătură pentru Fracturi. [online] Disponibil la: https://theros.org.uk/media/1eubz33w/ros-clinical-standards-for-fracture-liaison-services-august-2019.pdf [Accesat 27 Apr. 2025].
Davies AM (1990) Leziuni osoase de stres. Curr Imaging 2:209–216
Bennell K, Matheson G, Meeuwisse W, Brukner P (1999) Factori de risc pentru fracturile de stres. Sports Med 28(2):91–122
Wild A, Jaeger M, Haak H, et al. Fractura sacrală de insuficiență: o cauză nesuspectată de durere lombară la femeile în vârstă. Arch Orthop Trauma Surg 2002;122:58–60
Rawlings CE, 3rd, Wilkins RH, Martinez S, et al. Fracturi sacrale osteoporotice: un studiu clinic. Neurochirurgie 1988;22:72–76
Urits I, Orhurhu V, Callan J, Maganty NV, Pousti S, Simopoulos T, Yazdi C, Kaye RJ, Eng LK, Kaye AD, Manchikanti L. Fracturi sacrale de insuficiență: o analiză a factorilor de risc, prezentare clinică și management. Current pain and headache reports. 2020 Mar;24:1-9.
Expert Panel on Musculoskeletal Imaging, Bencardino JT, Stone TJ, Roberts CC, Appel M, Baccei SJ, et al. Criterii de adecvare ACR® pentru fractura de stres (oboseală/insuficiență), inclusiv sacrum, excluzând alte vertebre. J Am Coll Radiol. 2017;14:S293–306.
NICE (2012). Osteoporoza: evaluarea riscului de Osteoporoză: evaluarea riscului de fractură de fragilitate. Ghid clinic.ng alte vertebre. J Am Coll Radiol. 2017;14:S293–306.
NICE (2012). Osteoporoza: evaluarea riscului de Osteoporoza: evaluarea riscului de fractură fragilă. Ghid clinic. [online] Disponibil la: https://www.nice.org.uk/guidance/cg146/resources/osteoporosis-assessing-the-risk-of-fragility-fracture-pdf-35109574194373.
Bandeira, L. și Lewiecki, E.M. (2022). Terapia anabolică pentru osteoporoză: actualizare privind eficacitatea și siguranța. Arch. Endocrinol. Metab., [online] 66(5), pp.707–716. doi:https://doi.org/10.20945/2359-3997000000566.
Wong CC, McGirt MJ. Fracturi vertebrale prin compresie: o revizuire a managementului actual și terapiei multimodale. J Multidiscip Healthc. 2013;6:205–14. Disponibil la: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3693826/
Organizația Mondială a Sănătății (OMS). 2008. Reducerea decalajului într-o generație: Echitatea în sănătate prin acțiune asupra determinanților sociali ai sănătății. Raport final al Comisiei privind Determinanții Sociali ai Sănătății. Geneva: Organizația Mondială a Sănătății. Disponibil la: https://www.who.int/publications/i/item/WHO-IER-CSDH-08.1 [Accesat 8 iunie 2025].
Morley, J.E., Argiles, J.M., Evans, W.J., et al. (2010) 'Recomandări nutriționale pentru managementul sarcopeniei', Journal of the American Medical Directors Association, 11(6), pp. 391–396.
Lindsay, R. (2001). Riscul de noi fracturi vertebrale în anul următor unei fracturi. JAMA, [online] 285(3), p.320. doi:https://doi.org/10.1001/jama.285.3.320.
Kado, D.M. (1999). Fracturile vertebrale și mortalitatea la femeile în vârstă. Archives of Internal Medicine, 159(11), p.1215. doi:https://doi.org/10.1001/archinte.159.11.1215.
Bliuc, D. (2009). Riscul de mortalitate asociat cu fractura osteoporotică cu traumatism redus și fractura ulterioară la bărbați și femei. JAMA, 301(5), p.513. doi:https://doi.org/10.1001/jama.2009.50.
(Vizitat de 52 ori, 52 vizite astăzi)
General